

Le cancer du sein, des Chiffres et des Lettres…

« Octobre Rose », est le mois de sensibilisation à la prévention et à la lutte contre le cancer du sein.
Parce que plus de 2 millions de femmes dans le monde affrontent chaque année ce terrible diagnostic et que sa précocité impacte directement les chances de survie, le mois d’octobre est essentiel dans le monde entier.
Ce combat qui touche près d’1 femme sur 8 en France ne se limite pas à vaincre la maladie. Après la phase aiguë des traitements, la prévention de la récidive est omniprésente.
Une autre période de vie à assumer et à construire…
Les spécificités de la prise en charge du cancer du sein
TNM…Pas un, mais des cancers du sein
pT2N1, GIII, RH+, HER2- derrière cet exemple de longue série de chiffres et de lettres se cache le matricule d’un cancer, une carte d’identité qui détermine le protocole de soins.
La classification TNM est un code standard international, proposé en 1959 par l’ American Joint Committe on cancer, qui permet aux équipes de cancérologie de se rendre compte du stade d’un cancer. (lien site e-cancer)
La lettre T (Tumeur) : suivie d’un chiffre allant de 0 à 4 décrit la taille de la tumeur et son extension à la peau ou à la paroi du thorax sous le sein. Les tumeurs classifiées T4 sont les plus importantes et sont étendues aux tissus entourant la glande du sein.
La lettre N (ganglion) ( Node en anglais) : suivie d’un chiffre allant de 0 à 3 indique si le cancer s’est étendu aux ganglions lymphatiques situés près du sein sous l’aisselle.
La lettre M (Métastase) : suivie d’un 0 ou d’un 1 indique si le cancer s’est étendu ou non à des organes distants.
Selon le type de cancer, différents traitements sont proposés pour supprimer la tumeur, ralentir le développement de la maladie ou réduire le risque de récidive : la chirurgie, la chimiothérapie, la radiothérapie, l’hormonothérapie et les thérapies ciblées.
Si vous souhaitez davantage d’informations sur le cancer du sein, je vous invite à télécharger gratuitement les livres du Docteur Elia, gynécologue : http://docteurdavidelia.fr/internet/index.php?numrubrique=166&numsousrubrique=379
RH+… 80% de cancer du sein hormono sensibles
Les hormones, sont une substance sécrétée dans le sang par certains tissus ou glandes du corps humain, qui transmettent un message à des organes situés à distance pour en assurer le bon fonctionnement. Pour décoder ce message, les organes doivent être équipés de capteurs qu’on appelle des récepteurs.
 “On peut comparer l’hormone à une “clé sophistiquée” et son récepteur à une “serrure de haute sécurité”:lorsque la clé “matche”bien dans sa serrure spécifique cela entraîne une action biologique précise.Les noyaux des cellules mammaires saines sont dotées de ces récepteurs.Les hormones estrogènes et progestérone, en pénétrant dans ces récepteurs en assurent le bon développement. La recherche du maintien ou non des récepteurs hormonaux au niveau des noyaux de la cellule mammaire cancéreuse est essentielle pour évaluer le pronostic: la tumeur est alors souvent moins agressives et risque moins de se propager.”
“On peut comparer l’hormone à une “clé sophistiquée” et son récepteur à une “serrure de haute sécurité”:lorsque la clé “matche”bien dans sa serrure spécifique cela entraîne une action biologique précise.Les noyaux des cellules mammaires saines sont dotées de ces récepteurs.Les hormones estrogènes et progestérone, en pénétrant dans ces récepteurs en assurent le bon développement. La recherche du maintien ou non des récepteurs hormonaux au niveau des noyaux de la cellule mammaire cancéreuse est essentielle pour évaluer le pronostic: la tumeur est alors souvent moins agressives et risque moins de se propager.”
C’est l’examen anatomopathologique des cellules au microscope qui détermine si elles possèdent encore ou non des récepteurs hormonaux (RH). RH+ ou RH -.
Par ailleurs ce signe va conditionner à lui seul la possibilité de vous proposer ou non une hormonothérapie visant à bloquer toute stimulation des hormones oestrogènes sur leur croissance.A ce jour, 80% des cancers du sein sont hormonosensibles (ou hormonodépendants.)
M … Le cancer métastatique
M…derrière cette lettre se cache des métastases et un parcours de soins à durée indéterminée.
20 à 30% des patientes diagnostiquées pour un cancer du sein développeront des métastases au début ou au cours de leur maladie. Il s’agit d’une forme avancée de la maladie. On parle de cancer métastatique ou de stade 4, quand les cellules cancéreuses ne sont plus uniquement localisées au niveau du sein et des ganglions locaux, mais se sont propagées à d’autres parties du corps, le plus souvent aux os, au foie, au cerveau ou aux poumons. Parce que le cancer du sein métastatique ne doit pas être oublié, je souhaite soutenir et souligner l’engagement du collectif 1310.
Prévenir la récidive du cancer du sein
Le cancer du sein est le cancer féminin le plus fréquent dans les pays occidentaux et la deuxième cause de mortalité chez la femme.
Les pronostics dépendent de différents facteurs, notamment du stade et du type de cancer du sein. Encore 12 000 femmes décèdent chaque année en France, pour une grande majorité d’entre elles lors d’une récidive.
Environ 75 % des récidives ont lieu dans les 5 années suivant le diagnostic, mais il reste difficile de trouver des chiffres accessibles à ce sujet. Pourquoi? Est-ce un tabou? Quelle proportion de récidive sur les 12 000 décès chaque année?
Un suivi régulier indispensable
Pour notre entourage, la fin du traitement marque le début d’une nouvelle vie.
Les paroles se veulent bienveillantes: « il faut tourner la page : c’est fini, passe à autre chose. » La réalité est tout autre. Après la phase aiguë des traitements, un suivi régulier et prolongé est indispensable pour éviter une récidive ou la repérer le plus précocement possible.
La fréquence du suivi est personnalisée et va dépendre des risques et des répercussions des traitements du cancer sur chacune d’entre nous.
Comment faire “comme s’il ne s’était rien passé”, alors que régulièrement ces rendez-vous de contrôle nous rappellent que nous avons été malade, que chaque examen médical est source d’angoisse? Comment vivre avec cette épée de Damoclès au dessus de la tête? Comment oublier, alors que les contrôles médicaux rythmeront nos agendas jusqu’à la fin de notre vie.
Non, plus rien ne sera jamais comme avant, l’expérience de la maladie nous marque à jamais et la peur de la récidive est omniprésente.
Cette année 2020 est d’autant plus anxiogène. Plus que le cancer, c’est une pandémie qui se retrouve au centre de l’attention depuis des mois: la covid-19. Dramatique en soi, ce virus a des conséquences en cascade sur le dépistage, le diagnostic, la prise en charge et le suivi du cancer du sein. Selon Rose-Up : “cette année, l’épidémie de covid-19 décourage de nombreuses Françaises de réaliser leur examen de mammographie, jugé ‘secondaire’. Les cancérologues s’alarment: les tumeurs non détectées à temps provoquent des milliers de décès supplémentaires”.
Dans le cas particulier des mutations génétiques
Le pronostic des cancers du sein (et des ovaires) dépend pour beaucoup de la précocité de leur prise en charge, non de la présence d’une mutation génétique. Cependant, les cancers favorisés par une mutation BRCA sont souvent les plus agressifs.
Les mutations délétères BRCA augmentent les risques de récidive. C’est pourquoi les options thérapeutiques sont différentes de celles proposées à une personne non-porteuse de mutation génétique.
Une chirurgie de réduction des risques peut vous être indiquée: mastectomie et/ou chirurgie ovarienne préventive.
Pour avoir davantage d’informations sur ce sujet, je vous invite à consulter le site de l’association Geneticancer.
L’hormonothérapie…quel drôle de nom!
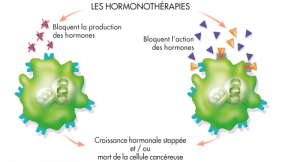 Contrairement à ce que son nom peut laisser penser, l’hormonothérapie n’est pas un traitement à base d’hormones mais …d’anti-hormones : elle a pour but de bloquer l’action des hormones et ainsi, éviter de “nourrir” la tumeur cancéreuse.
Contrairement à ce que son nom peut laisser penser, l’hormonothérapie n’est pas un traitement à base d’hormones mais …d’anti-hormones : elle a pour but de bloquer l’action des hormones et ainsi, éviter de “nourrir” la tumeur cancéreuse.
Elle peut-être utilisé en traitement néoadjuvant (précédant la chirurgie) pour réduire la taille de la tumeur et la rendre opérable, ou/et en traitement adjuvant pour permettre de réduire le risque de récidive. Elle s’adresse uniquement aux femmes touchées dont la tumeur est hormonosensible (RH+)
Il existe 3 types d’hormonothérapie. Elles toutes les trois le même objectif : empêcher les hormones de produire leurs actions normales de stimulation des cellules mammaires.
- Les anti-œstrogènes empêchent les œstrogènes de se fixer sur leurs récepteurs et s’opposent donc à la délivrance de leur message de stimulation de la croissance des cellules tumorales. Ils sont souvent prescrits aux femmes non ménopausées ou en deuxième intention par exemple en cas d’intolérance aux anti aromatases.
- Les anti-aromatases ou inhibiteurs de l’aromatase.L’aromatase est une enzyme qui permet de continuer à produire des œstrogènes par transformation des hormones mâles après la ménopause. Ces médicaments entrent en compétition avec “l’aromatase” et l’empêchent d’agir.
- Les analogues de la LH-RH. Ces médicaments induisent une ménopause “artificielle” et donc s’opposent à la fabrication des hormones par les ovaires.
Ce traitement est généralement prescrit en adjuvant pour une durée d’au moins 5 ans. Si celui-ci permet de baisser de manière significative les taux de rechute et de mortalité, des études récentes ont montré qu’une prolongation permettrait de réduire encore davantage le risque de récidive, le temps d’administration tend donc à s’allonger à 10 ans.
Il existe également un traitement non médicamenteux, qui consiste à stopper la production d’œstrogènes par les ovaires en les retirant par une intervention chirurgicale (ovariectomie) ou en les irradiant (radiothérapie).
L’hormonothérapie peut être accompagnée d’un certain nombre d’effets indésirables pouvant affecter parfois de manière importante notre qualité de vie. C’est en quelque sorte une “ménopause puissance 1000” : prise de poids, perte des cheveux, douleurs musculaires et articulaires, fatigue, migraines, bouffées de chaleurs, sécheresse vaginale, perte de libido… La liste est longue et les effets secondaires sont parfois si pesants qu’ils conduisent fréquemment à des abandons de traitement.
Se prémunir des sources hormonales
L’hormonothérapie, si lourde soit-elle à supporter, permet en les neutralisant, de nous protéger des hormones endogènes, susceptibles de nourrir la tumeur cancéreuse.
Puisque l’objectif pour les cancers hormonosensibles est de neutraliser les sources hormonales, il ne s’agit donc pas d’apporter de nouvelles hormones dites exogènes.
L’avis du Docteur Elia : “Ces hormones ressemblent à des hormones naturelles mais n’en sont pas. Elles peuvent donc parfois leurrer les récepteurs hormonaux qui accueillent alors les “fausses hormones” comme une hormone naturelle avec pour conséquences dangereuses le dérèglement du fonctionnement des cellules: une fois le “cheval de Troie entré dans la place de nombreux dégâts graves peuvent survenir.”
Phtalate, parabens,soja, sauge, aluminium, pierre d’alun … ces noms ne vous disent peut-être rien, mais ils font pourtant partie de notre environnement quotidien. Depuis la salle de bain, jusqu’à la cuisine, en passant par les emballages, ces perturbateurs endocriniens nous entourent.
Selon l’Organisation mondiale de la santé (OMS), un perturbateur endocrinien est “une substance chimique d’origine naturelle ou synthétique, étrangère à l’organisme et susceptible d’interférer avec le fonctionnement du système endocrinien, et induire ainsi des effets néfastes sur cet organisme ou sur ses descendants.”
Les perturbateurs endocriniens peuvent agir sur le système hormonal de différentes manières :
-par mimétique, en imitant l’action d’une hormone naturelle et entraînant ainsi la réponse due à cette hormone.
– par blocage, en empêchant une hormone de se fixer à son récepteur et entravant ainsi la transmission du signal hormonal.
– en perturbant la production/dégradation, ou la régulation des hormones ou de leurs récepteurs.
Parce que Ozalys a été pensée pour les femmes touchées par le cancer du sein, nos recherches se concentrent sur le système endocrinien. Nous veillons ainsi à ne pas introduire dans nos formules des ingrédients chimiques ou naturels se comportant commes des hormones.
Nous apportons également une attention toute particulière à nos emballages en utilisant des packagings éco-responsable, qui protègent les formules et évitent la migration contenant/contenu des plastifiants afin que vous puissiez utiliser notre gamme de soins en toute sécurité et sérénité.
AIDER LES FEMMES À VIVRE SOUS HORMONOTHERAPIE
D’après l’étude CANTO, qui vise à améliorer la qualité de vie des femmes touchées par un cancer du sein une femme sur six arrête son traitement d’hormonothérapie 1 an après l’avoir débuté.
Pourtant l’hormonothérapie reste un élément clé dans l’approche thérapeutique du cancer du sein hormono-dépendant, mais comment vivre au quotidien avec ce traitement?
Oser en parler
La reconnaissance et une prise en charge adéquate de vos effets indésirables est importante pour vous permettre de poursuivre votre traitement, c’est pourquoi il est essentiel de faire part de vos difficultés à votre équipe soignante.
Le sport et une alimentation équilibrée peuvent aider à diminuer les douleurs articulaires et à réguler la prise de poids.
Les bouffées de chaleur, qui apparaissent souvent dès la chimiothérapie, sont majorées avec l’hormonothérapie, mais peuvent être atténuées par des traitements complémentaires comme les médecines douces. Serelys ®, un produit sans hormones à base de pollens donne également de bons résultats (60% de diminution des symptômes en deux mois)
Les anti aromatases peuvent augmenter la décalcification du squelette et chez les femmes dont le capital osseux est faible il faut,après en avoir fait le constat (par un examen nommé densitométrie osseuse), assurer la prévention de cette perte osseuse par des médicaments spécifiques efficaces.
L’hormonothérapie peut également parfois générer un mal-être psychologique et des troubles de l’humeur. Si cela est le cas, un soutien psychologique est possible à toutes les étapes de la prise en charge de votre maladie. L’administration d’un antidépresseur peut parfois s’avérer nécessaire, mais attention certaines molécules peuvent être contre-indiqué avec votre traitement, il est donc primordial d’en parler avec votre équipe soignante.
Des techniques innovantes peu répandues
La sécheresse vaginale,problème fréquent chez les femmes sous hormonothérapie mais aussi chez les femmes ménopausées entraîne des douleurs parfois très intenses et finit par décourager les couples : il reste difficile de garder une libido positive lorsque chaque rapport sexuel se solde par une absence de plaisir voire une douleur parfois à la limite du supportable.
Les solutions classiquement utilisées lors de la ménopause sont proscrites dans le cas des cancer du sein et les solutions proposées pour préserver l’intimité des femmes sont à la fois généralement inefficaces et non remboursées. Pourtant, il existe de nouvelles stratégies, telles que la régénération vulvo-vaginale avec des injections d’acide hyaluronique ou les lasers vaginaux, mais ces méthodes sont peu répandues et non remboursées par l’assurance maladie.
Le laser vaginal est en train de révolutionner la sexualité des femmes ayant eu un cancer du sein (et de toutes celles aussi qui à la ménopause ne peuvent ou ne veulent pas prendre des hormones.)
Le laser vaginal : les explications du docteur David Elia

Le Laser vaginal est un traitement novateur de la sécheresse vaginale.
La procédure est destinée à traiter par laser l’atrophie vaginale qui est le symptôme principal de la disparition des hormones estrogènes. Il s’agit d’un ensemble de symptômes tels que la sécheresse vaginale, les irritations et surtout les douleurs lors des rapports sexuels qui, dans certains cas, finissent par rendre la sexualité impossible. Par ailleurs la vessie et son canal évacuateur- l’urètre – pâtissent aussi souvent de la carence hormonale : cystites récidivantes, fuites urinaires à l’effort ou par impériosités (ou les deux) apparaissent ou augmentent.
Vous voici donc allongée en position gynécologique. Un spéculum spécifique est introduit doucement jusqu’au fond du vagin, puis l’applicateur laser est introduit à l’intérieur du spéculum. Le traitement proprement dit commence avec le retrait progressif de l’applicateur, le rayonnement laser balayant alors la muqueuse vaginale durant quelques secondes.
Une séance comporte trois phases successives de traitement ; elle dure environ 10-20 minutes. Le protocole idéal comporte trois séances à 4 à 6 semaines d’intervalle.
Cet acte laser ne nécessite aucune anesthésie, est effectué au cabinet du médecin en ambulatoire car les sensations perçues ne sont pas ou très peu douloureuses. La procédure s’effectue sans incision ni saignement ni suture et ne demande strictement aucun soin pré ou postopératoire, aucune médication.
Les effets secondaires sont rares.S’ils sont présents ils se limitent généralement à quelques éventuelles sensations inflammatoires inconfortables éphémères. Des effets secondaires graves n’ont pas été décrits à ce jour alors que ces procédures sont effectuées dans le monde entier depuis au moins 8 ans.
Le traitement permet dans la très grande majorité des cas une amélioration significative de tous les symptômes de l’atrophie vaginale, en particulier de la sécheresse vaginale et des douleurs et ce parfois dès la première séance. Les résultats sont la plupart du temps durables, au moins 18 à 24 mois mais souvent plus. En cas de besoin une ou deux nouvelles séances peuvent alors être proposées avec succès. La sexualité est à nouveau le plus souvent possible et satisfaisante et sans douleurs et celles qui n’avaient plus de sexualité peuvent à nouveau avoir des rapports. Les symptômes urinaires (fuites urinaires) sont généralement améliorés ou disparaissent.
Encore peu généralisées en France au contraire d’autres pays le laser vaginal n’est pas pris en charge par l’Assurance Maladie et le coût des séances est d’environ 350 à 450€ selon les structures privées. Récemment certains services Hospitaliers de Gynécologie-Obstétrique commencent de s’équiper en machines et laissent prévoir un futur accès financier plus aisé à cette technologie.
POUR CONCLURE
Le parcours de Combattante ne s’arrête pas après les traitements et le quotidien est parfois difficile : séquelles irréversibles, crainte de la récidive, effets secondaires de l’hormonothérapie.
En ce mois de sensibilisation et de prévention à la lutte contre le cancer du sein, il me semble également important de sensibiliser sur l’après cancer et la prévention de la récidive..
Parce que la vie est précieuse, parce que vous êtes précieuses, Ozalys vous accompagne pendant la maladie, mais également après pour vous aider à (re)-construire votre avenir en toute sérénité


